Hiperactividad y trastornos de la personalidad I. Sobre la hiperactividad
PDF: lasa-hiperactividad-trastornos-personalidad.pdf | Revista: 31-32 | Año: 2001
Alberto Lasa Zulueta
Psiquiatra. Jefe de la Unidad de Psiquiatría de Niños y Adolescentes. Comarca Uribe Osakidetza /Servicio Vasco de Salud. Correspondencia: c/ Alangobarri, 7 bis 48990 Getxo. Vizcaya.
Este primer artículo, junto con el que se publicará en el próximo número, es el resultado de la revisión y actualización de la ponencia presentada en XIII Congreso Nacional de la Sociedad Española de Psiquiatría y Psicoterapia del Niño y del Adolescente, que bajo el título “Trastornos de la personalidad en la infancia y en la adolescencia”, se celebró en Donostia / San Sebastián los días 27 y 28 de octubre de 2000
INTRODUCCIÓN
En el momento actual la hiperactividad del niño se ha convertido en un “síndrome” o, aún más, en una “enfermedad” de moda, particularmente en la psiquiatría anglosajona, de cultura sanitaria y medios asistenciales muy diferentes a los nuestros. Pese a ello está siendo importada y descrita por ciertos medios, de prensa y también científicos de nuestro país, como si se tratara de una situación clínica de descubrimiento y tratamiento reciente. Se trata sin embargo de un concepto de larga y controvertida historia que conviene repasar con algún detalle para no incurrir en un reduccionismo excesivo que puede conducir a decisiones clínicas y terapéuticas excesivamente simplificadoras.
Por sorprendente que pueda parecer, sobre todo a quienes ya hemos conocido hace décadas el mismo fenómeno, (en los años setenta ya con la hiperactividad y entonces y posteriormente con conceptos también controvertidos como el de disfunción cerebral mínima o el de dislexia) asistimos a la reactivación y promoción, con un interesado etiquetaje de “nuevo descubrimiento científico”, de hechos clínicos sobradamente conocidos y de propuestas terapéuticas ensayadas desde hace mucho tiempo.
Una vez más, se trata de encajar hechos clínicos complejos en un viejo y estrecho paradigma, resucitado por la actual orientación psiquiátrica denominada “neo-kraepeliniana”, que tiende al ideal decimonónico del llamado “modelo médico”: “una causa, una enfermedad, un tratamiento”.
Ideas que resurgen con el auge de la psiquiatría biológica y de sus investigaciones y descubrimientos, e influenciadas también por el generoso, e interesado, mecenazgo de una industria farmacéutica de extraordinario poder económico y mediatico, y de gran influencia en los medios de opinión y expresión científicos y universitarios. Autores poco sospechosos de ignorar los hechos biológicos han resaltado que, en las tendencias actuales, “las afirmaciones sobrepasan considerablemente las pruebas” (RUTTER, 2000). Un experto observador y protagonista de la psiquiatría americana (EISENBERG, 1986), lo ha resumido en pocas palabras: “el punto de vista “sin cerebro” ha sido sustituido por otro punto de vista “sin mente” igualmente estrecho y limitado”.
El debate científico enfrenta a autores, inicial y fundamentalmente norteamericanos, que defienden la existencia de una entidad clínica diferenciada y con una etiopatogenia orgánica determinada, denominada “Trastorno de hiperactividad-déficit de atención”, con otros, fundamentalmente europeos pero también norteamericanos, que no están de acuerdo en atribuirle el carácter de una categoría diagnóstica específica porque juzgan que se trata de una agrupación sintomática, tradicionalmente denominada “inestabilidad psicomotriz”, sin ninguna relación etiopatológica determinable con lesión o disfunción cerebral precisa alguna, y dependiente de múltiples factores etiopatogénicos, no solo biológico-temperamentales, sino también psicológicos y psicopatológicos, familiares y socio-educativos.
ACERCA DE DOS MODELOS DE (IN)COMPRENSIÓN POSIBLES
Indudablemente existen diferentes maneras de situarse frente a los hechos clínicos y a las diferentes opciones de tratarlos. La formación recibida y la experiencia de cada cual, así como el lugar de trabajo y los contactos profesionales y recursos terapéuticos que permite y ofrece, son seguramente, tanto por su riqueza como por sus carencias, los factores más determinantes del estilo de comprensión clínica y respuesta terapéutica de cada profesional. Al tratarse de fenómenos experienciales, interactivos y, en cierto modo, azarosos, condicionan diversos estilos y etapas en cada profesional.
Sin embargo, se pueden tratar de agrupar, y seguramente afirmar que, todas las modalidades de actividad profesional oscilan entre dos polos o modelos de comprensión que, a su vez, condicionan supuestos etiopatogénicos y, en consecuencia, opciones terapéuticas diferentes. Que ambas puedan ser integradas o, por el contrario esgrimidas como argumentos recíprocamente excluyentes dependerá de la formación, experiencia y elasticidad de cada (equipo) profesional. Pero además condicionará la colaboración o descalificación entre profesionales que emiten diagnósticos, orientaciones terapéuticas y opiniones diferentes, conllevando, en caso de desacuerdo, además del riesgo del descrédito de la objetividad de nuestros criterios diagnósticos, cierto desconcierto, sufrimiento y hasta desconfianza de los pacientes y sus familias.
La hiperactividad es un síndrome clínico en el que las repercusiones de todo lo expuesto resultan particularmente manifiestas.
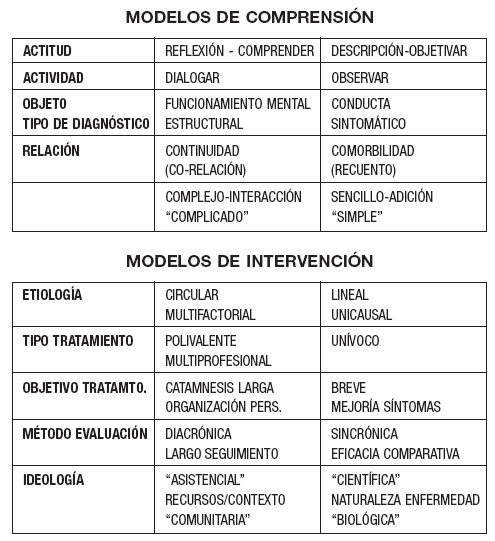
Frente a ella la actitud, es decir la predisposición, del profesional puede ser distinta, predominando una actitud de reflexión e intento de comprensión de los fenómenos latentes que subyacen al comportamiento hiperactivo, o, en el otro polo, el interés por la observación, descripción objetiva y cuantificación del fenómeno manifiesto más visible. Obviamente la prioridad elegida condicionará una posición “de espera” (y de apertura a la aparición de eventualidades psicopatológicas acompañantes o determinantes) o “de confirmación” (de un diagnóstico claro a confirmar o a evidenciar). La comprensión y reflexión estará centrada en el funcionamiento mental y en sus mecanismos repetitivos de orden psicopatológico en el primer caso, y en el segundo en la descripción y objetivación de síntomas “cuantificables”, por ejemplo a través de cuestionarios, a los que ingenua o interesadamente se atribuye un valor de “prueba diagnóstica”.
Esta actitudes se plasman en dos tipos de actividad en la exploración clínica, que buscará un diálogo abierto a la indagación en el primero, y una observación destinada a completar y cerrar una recopilación de datos objetivables en el otro.
Ambos tipos, de predisposición y de actividad exploratoria, van unidos a que el objeto de estudio al que apuntan es diferente. La comprensión del funcionamiento mental se interesa por la articulación de los síntomas con mecanismos psíquicos, conscientes e inconscientes, y en particular por la persistencia repetitiva y limitante de algunos de ellos, así como por su psicogénesis, relacionada con mecanismos de interiorización e identificación y por tanto influenciada, tanto en su origen como en su mantenimiento, por la interacción con personas significativas del entorno. El conjunto interactivo constituido por: la persistencia limitante de ciertos mecanismos mentales defensivos y constitutivos; los conflictos, intrapsíquicos y con el entorno, que conllevan un particular sufrimiento emocional y afectivo; los problemas relacionales consecuentes y repetitivos; constituirán los ejes que permitan confirmar la consolidación estable y predominante de un tipo de funcionamiento estructurado y permanente, que configura un tipo de diagnóstico, el diagnóstico estructural y con ello delimitar si se trata, o no, de algo calificable de psicopatológico. En contraste, si el objeto a estudiar es la conducta observable y la detección de los síntomas en sí mismos, esta adición, sumario y catalogación, método que ha sistematizado con el éxito consabido el sistema de clasificación americano (DSM en sus diferentes versiones) facilitará un diagnóstico sintomático fundamentalmente.
En cuanto al tipo de relación, entre las manifestaciones sintomáticas y la problemática subyacente, que el primer modelo de comprensión considera en su perspectiva, es una relación de continuidad, que entiende que existe una co-relación y codeterminación entre los diversos elementos, (y no solo entre los intrapsíquicos y los relacionales-síntomas externos visibles, sino también con el funcionamiento mental – estructura psíquica subyacente y determinante; y además también entre psicogénesis-biografía y organización del aparato psíquico- estructura). Para el segundo modelo, en cambio, esta relación es de contigüidad, pero no de co-determinación, puesto que los fenómenos sintomáticos son considerados, como corresponde a un “modelo médico”, como procesos “mórbidos”, es decir con una etiopatogenia diferenciada y por tanto independientes. Por eso se habla de relación de “co-morbilidad” y lo que interesa es el registro de las frecuencias y combinaciones con las que estos procesos independientes se presentan, sobre todo con vistas e establecer que puntos comunes pueden existir en sus independientes determinismos causales (o por decirlo más claramente, tratar de establecer cuales son los mecanismos biológicos específicos subyacentes).
Propongo denominar a estos modelos de comprensión “complejo”, al primero, que centra su concepción en la interacción, y “sencillo” el segundo que entiende más bien el diagnóstico como una suma de causas y síntomas. Seguramente y en función de las preferencias de cada cual, se podrá calificarlos respectivamente de excesivamente “complicado” el primero, y de exageradamente “simple” hasta alcanzar un reduccionismo exagerado, al segundo.