Los efectos psicológicos de sucesos somáticos graves en el niño: El caso del transplante de hígado
PDF: cramer-efectos-psicologicos-sucesos-somaticos.pdf | Revista: 19-20 | Año: 1995
Bertrand Cramer
Prof. Universidad de Ginebra
Ponencia presentada en el IX Congreso Nacional de la Sociedad Española de Psiquiatría y Psicoterapia del Niño y del Adolescente celebrado en Sevilla del 10 al 12 de noviembre de 1995 bajo el título: “Sufrimiento corporal y desarrollo psíquico: enfermedad y violencia en la infancia”.
Traducción Sokoa Lasa.
Como cada vez que se discuten los efectos de una situación somática grave en un niño en desarrollo, hay que ser prudente evitando las generalizaciones y definiendo los factores de riesgo específico. Hay que distinguir los efectos inmediatos –frecuentemente de tipo post-traumático– de los efectos a largo plazo. Por supuesto, hay que tener en cuenta:
- La edad del niño.
- La estructura psicológica preexistente.
- La importancia de la afección somática y de los tratamientos aplicados.
- La actitud del personal y las reacciones de la familia.
Se pueden invocar varios marcos teóricos: teoría de los acontecimientos vitales (life-events), de la crisis, del post traumatic stress disorder, de los “coping strategies” (es decir, de las capacidades de adaptación). Es necesario poder investigar las capacidades de control cognitivo de la situación por el niño, así como por la familia. Hay que juzgar a partir de los fantasmas y conflictos movilizados por la afección y los tratamientos, del devenir del proyecto fantasmático en el sujeto del niño, y de la capacidad que tienen todos los protagonistas –familia y personal sanitario– para hacer circular la información.
Hay que señalar que la evolución de los efectos psicológicos va a depender mucho de la naturaleza de la investigación y de la metodología utilizada. Por ejemplo, si hacen una encuesta epidemiológica con muchos casos, buscarán y encontrarán otros datos que no encontrarían realizando vuestro trabajo habitual de clínico evaluando un caso único, referido a la causa de los síntomas. Los estudios epidemiológicos que conciernen a los efectos psíquicos de las enfermedades, emplean generalmente cuestionarios o tests; revelan mucha menos información sobre patología psíquica que los estudios clínicos de casos únicos. En los estudios de grupos, es frecuentemente más cómodo reparar en dificultades psicológicas por el resultado de los datos francamente médicos (como las complicaciones postoperatorias o la adhesión al tratamiento), o sociales (capacidad de trabajo, maritalidad, etc.), mientras que en el estudio del caso único, se obtienen más datos en los dominios subjetivos tales como la alteración de la imagen corporal, negación de la enfermedad, duelo de la capacidad funcional, fantasmas de castigo, etc.
Voy a ilustrar esta diferencia realizando un estado de los datos epidemiológicos sobre los efectos del trasplante de hígado, y presentando la psicopatología de un niño que ha sucumbido a ello.
Para entrar en el tema general de los efectos psicológicos de las enfermedades y los tratamientos somáticos, veamos primero cuáles son los síntomas consecutivos a una experiencia traumática de hospitalización (1).
- Problemas de alimentación: oponerse, bulimia
- Trastornos del sueño: insomnio, pesadillas, fobia a la oscuridad
- Enuresis, encopresis
- Regresiones a estadios anteriores y pérdida de las adquisiciones recientes
- «Tic nervioso»
- Depresión, agitación, ansiedad
- Miedo de los hospitales, de los enfemeros-as, de las jeringas, etc.
- Angustia de muerte
- Regresión hacia estados de mutismo, autísticos
- Angustias hipocondríacas
- Síntomas histéricos
En este caso, se trata de síntomas que aparecen bruscamente, generalmente reversibles.
Otra forma de complicación que suele aparecer de forma brutal, después de una operación, es el delirio post-operatorio. Tomemos como ejemplo la operación a corazón abierto, en estos casos podemos constatar hasta un 25% de apariciones de delirios (2).
Les ofrezco estos dos ejemplos para ilustrar los efectos, a corto plazo, de intervenciones u hospitalizaciones experimentadas como traumáticas. Notaremos la diversidad de los posibles síntomas, pero también algunas especificaciones, como el delirio tras la cirugía cardíaca.
Veamos en el Cuadro I efectos a más largo plazo en el caso de una enfermedad crónica, la mucoviscidosis (3): las variables que se han escogido aquí para medir el efecto patógeno de la enfermedad son la maritalidad, el nivel profesional, el empleo. Apreciamos una diferencia clara con la población general.
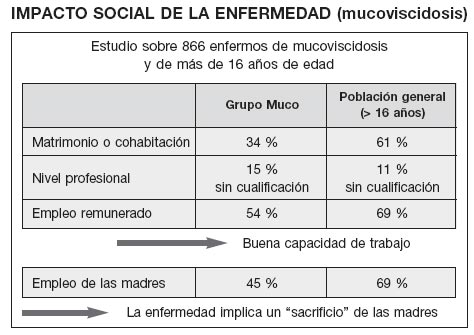
CUADRO I
He tomado estas tres referencias porque ilustran bien el potencial de psicopatología que existe ligado a las intervenciones y a las hospitalizaciones. Es probable que los efectos patógenos sean relativamente poco conocidos por los psiquiatras, a menos que trabajen relacionados con el hospital de cuidados generales.
Pasemos ahora a los programas preventivos que pueden llevarse a cabo gracias a intervenciones psicológicas.
En un trabajo publicado por E. Mumford, H.J. Schlesinger, Glass (4) sobre el efecto del apoyo psicológico llevado a cabo con 34 sujetos con infarto de miocardio, se constata que mediante intervenciones bien educativas o bien psicoterapéuticas, se pueden obtener resultados muy interesantes, y calculables en cuanto al nivel de duración de la hospitalización (Cuadro II).

CUADRO II
Los autores constatan cómo otras variables están generalmente afectadas por estos acercamientos preventivas, como se constata en el Cuadro III.
Estos datos revelan que el nivel de angustia juega un papel preponderante dentro de una serie de reacciones fisiológicas en la enfermedad y en la hospitalización. Se puede deducir que los cuidados generales del infarto de miocardio deben tener en cuenta un tratamiento contra el estrés. Y éste es el principio que debe orientar nuestro acercamiento preventivo y terapéutico en el caso de afecciones somáticas graves, tanto en le adulto como en el niño.
En el caso de que tengan que persuadir a los administradores de sus hospitales de la utilidad de estas intervenciones de prevención psicológica, háganles ver los resultados del estudio realizado por S. J.
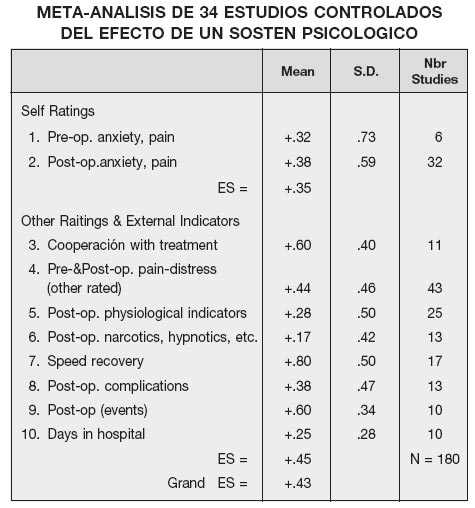
CUADRO III
Levitan y D. S. Kornfeld (5) (Cuadro IV), donde se compara un grupo experimental que recibe apoyo psiquiátrico tras una fractura del cuello del fémur, con un grupo control sin ningún tipo de apoyo.
Pienso que he demostrado suficientemente que:
Las afecciones somáticas graves pueden tener repercusiones psicopatológicas inmediatas a largo plazo.
Acercamientos preventivos y terapéuticos pueden modificar de manera substancial las consecuencias de la enfermedad y de la hospitalización.
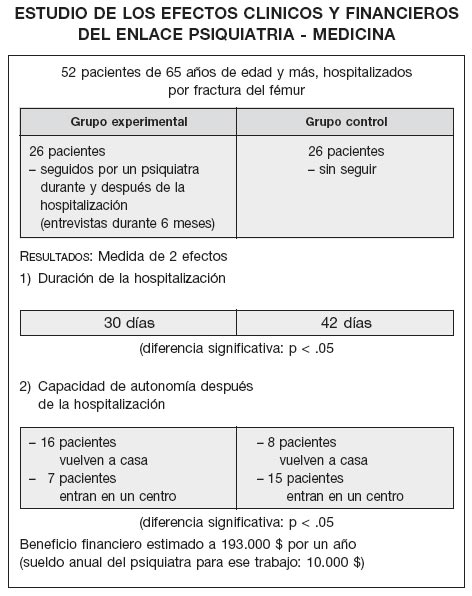
CUADRO IV
EL TRASPLANTE DE HIGADO
Pasemos, ahora, a una situación concreta, el trasplante de hígado: se practica en niños muy pequeños, se da en un clima de urgencia tras una espera angustiosa para la obtención de un trasplante, y le siguen frecuentes complicaciones (hipertensión, nueva patología del hígado) y una administración de inmunosupresores tales como la Ciclosporina, que llevan a una serie de inconvenientes (hirsutismo, complicaciones renales) o a los corticoides que pueden afectar al crecimiento. La supervivencia a los 5 años va desde un 68% a un 90%.
Las causas que motivan el trasplante son errores innatos del metabolismo (ausencia de encimas), atresia de las vías biliares, las hepatitis víricas, y otros síntomas raros.
En el Cuadro V podemos ver una serie de estudios que evalúan los efectos de esta afección y, sobre todo, del trasplante de hígado con sus tratamientos. Estos estudios provienen bien de pediatras, bien de colaboraciones entre pediatras y psiquiatras.
Las variables estudiadas difieren, centrándose en la cognición, la competencia social y en escalas de depresión y angustia. No existe realmente un estudio clínico de la psicopatología. En conjunto, se aprecia una mejoría del comportamiento general y de la calidad de vida, después del trasplante; un estudio destaca una mayor tendencia a la depresión; el otro muestra una vulnerabilidad de los déficits cognitivos.
Estos estudios no carecen de interés, ya que ponen en evidencia la mejoría de la calidad de vida y no revelan la aparición de una psicopatología masiva sistemática. Estos estudios eran necesarios sobre todo para legitimar la utilidad de estas intervenciones muy costosas y pesadas que –a priori– podían ser consideradas como perjudiciales para la vida futura del niño.
Pasemos ahora a otro nivel del estudio: el caso único. Esto nos permitirá introducirnos en la vivencia subjetiva del niño y estudiar de cerca sus recursos y su patología.
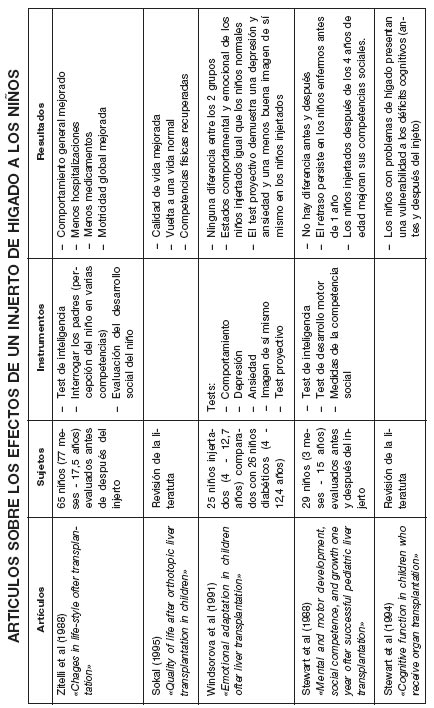
CUADRO V
Matthieu nace con un déficit enzimático que le provoca rápidamente vómitos, ictericia, ascitis y adelgazamiento. Primero, se le trata médicamente en espera de un trasplante. Él es mandón y tienes crisis de rabia. Los padres le han tenido que forzar para comer. Un examen paidopsiquiátrico pre-trasplante, a los 8 meses, trajo las siguientes conclusiones: se trata de un niño de contacto fácil, que expresa bien su desasosiego y su placer. No existe ningún retraso en su desarrollo. La madre es enfermera. Los padres se llevan bien y se ayudan el uno al otro. Se adaptan bien a las dificultades ligadas a la enfermedad.
El trasplante transcurre en un clima de gran urgencia: llegada en helicóptero, múltiples extracciones de sangre, exámenes de todo tipo, arrancando al niño de su madre. Éste es un recuerdo muy traumático para la madre. La operación es un éxito, pero se da una descompensación espectacular en el niño: no muestra ningún interés por nada, se niega a comer, parece deprimido. Ya no habla, no se sienta, y ha perdido el uso de la marcha. Ya no emite más que sonidos incomprensibles, es apático, “como si hubiera perdido las ganas de vivir”. Estaba muy afectado por no poder ir en brazos de sus padres a los cuales le costaba identificar debido a las máscaras. Soporta mal que su madre se vaya y siente pánicos cuando ve entrar a alguien con bata blanca. Frecuentemente parecía confuso y daba la sensación de que reaccionaba ante alucinaciones, con signos de terror. Varias consultas con nuestro paidopsiquiatra mejoran un poco la situación, pero fue un mes y medio más tarde, cuando los padres pudieron quitarse las máscaras, cuando se dio realmente una mejoría. Progresivamente se ha ido animando, ha empezado de nuevo a andar y a jugar. Después de 3 meses, ha podido volver a casa y poco a poco ha vuelto a usar el lenguaje. Desgraciadamente, padece una úlcera de estrés e hipertensión por lo que necesita administración de morfina.
Tras esta regresión profunda han aparecido también otros síntomas: tenía miedo de que se le acercaran demasiado, sobre todo las mujeres, que –incluso en la calle– podían provocar estados de pánico irrecuperables. También se muestra inquieto cuando se le cubre la cara, y todavía hoy, con casi 5 años, siente pánico cuando ve a una persona enmascarada.
Cuando le veo con tres años y medio, sólo habla de él en tercera persona, diciendo, por ejemplo: “tienes miedo de las sábanas sobre la cabeza”. Tiene una tendencia a la ecolalia y repite frecuentemente el final de una frase dicha por su madre. Es muy severo consigo mismo: por ejemplo cuando se hace cacas en la cama se regaña con una voz grave, como si se identificara con una persona adulta muy enfadada. A veces, incluso, se pega en la cara.
Visiblemente, Matthieu es un niño muy angustiado, de alguna forma alienado a sí mismo cuando se identifica con un adulto muy enfadado o cuando emplea el “tú” para contar su propia experiencia. Es probable que la operación y sus consecuencias hayan sido vividas como un ataque masivo al self que le ha forzado a extraerse de sí mismo, como en un proceso de despersonalización. El efecto traumático conjuga varias causas: el dolor, la inmovilización forzada, la separación de los padres, la desorganización del pensamiento en el episodio confusional.
Pero –a la vez– muestra una sorprendente capacidad para aprender. Por ejemplo, se sabe algunos libros de memoria; tiene un uso avanzado del lenguaje, aunque con una calidad ficticia. Es muy vivo.
Grabaciones de vídeo nos permiten observar como Matthieu, con 4 años y 9 meses. desarrolla una nueva forma de patología. Las fobias están más focalizadas; ya no hay tanto pánico difuso. Pero, a pesar de un desarrollo precoz de la inteligencia (ha aprendido a leer él solo), comenzamos a tener dificultades para seguir la línea de su discurso. Su pensamiento parece incoherente y se producen saltos bruscos, en la conversación, de una idea a otra sin ningún tipo de relación entre ellas (pensamiento ideo-fugal).
Nos enfrentamos, por tanto, a un trastorno del curso del pensamiento que –si no conociéramos la experiencia traumática que ha vivido este niño– sería juzgado como sintomatología psicótica. Nos hemos preguntado mucho por la naturaleza de este trastorno del pensamiento que proviene de un niño muy hablador e inteligente. Su CI verbal es de 92. Obtiene resultados muy altos (con 7 años) en las pruebas de vocabulario; sin embargo, es incapaz de responder a preguntas que implican un “porqué”.
En el vídeo se puede observar cómo se aferra a los aspectos concretos sin ser capaz de tomar distancia suficiente para imaginar causas. Esto nos permite cuestionarnos si esta adhesión a lo concreto es una defensa contra la emergencia de fantasmas muy persecutorios, ligada a la experiencia de pasividad y abandono.
También podemos imaginar que el período de profunda regresión post-operatoria ha dejado profundas cicatrices, como si fuera el propio sentido de la continuidad de su ser el que está amenazado – y que continúa representando una amenaza traumatizante de aniquilación. Frente a este peligro, habría hiperinvestido la percepción, el aferrarse a lo concreto y el atiborramiento de su memoria.
Matthieu habría conocido un período de ruptura de su continuidad psíquica, un agujero negro psíquico que le ha forzado a aferrarse a lo concreto.
La familia ha contribuido mucho a la cicatrización de este episodio de hundimiento psíquico. Pero, ahora, hará falta una psicoterapia para que pueda intentar reinvestir la vivencia de hundimiento que está fuera de su alcance.
CONCLUSION
Aunque el trasplante de hígado sea una intervención muy importante, frecuentemente seguida de complicaciones y que precisa una terapia inmunosupresora de por vida, los estudios sobre el comportamiento social y cognitivo no muestran efectos negativos mayores. Los efectos sobre la psicopatología son mucho más difíciles de definir.
El caso presentado demuestra que, a pesar de un apoyo familiar eficaz y un apoyo médico bastante bueno, el niño ha presentado una reacción de estrés de amplitud catastrófica, con regresión masiva, pérdida de funciones y cicatrización muy progresiva, que conllevan numerosos síntomas. Lo más inquietante es una forma crónica de despersonalización y, sobre todo, la instauración de un trastorno del pensamiento.
Me parece que grandes categorías del pensamiento, como la causalidad, y como la simbolización del mundo interno han sido fuertemente dañadas por el hundimiento post-operatorio. Pensando lo mejor, podemos imaginar que se trata de una desorganización post-traumática, causada por una angustia permanente, no canalizada por los procesos de desplazamiento y de condensación. Pensando lo peor, se trataría de la marca permanente de una desorganización del self y de la función de representación. Sea lo que sea, se trata de una patología mayor, ciertamente ligada a la enfermedad y a sus tratamientos. Esto nos incita a estar atentos en cuanto a la supervivencia psíquica de estos pacientes trasplantados, y a instaurar modelos de intervenciones psicológicas preventivas.
2 Heller & Kornfeld, in Psychological aspects in surgery. Advances in psychosomatic medicine. Karger New York, 1986.
3 Walters S., Britton J. Demographic and social characteristics of adults with Cystic fibrosis in the United Kingdom. BMJ, 306, 1993, 549-552.
4 Mumford, H.J. Schlesinger, G.V. Glass: The effects of psychological intervention on recovery from surgery and heart attacks: a analysis of the literature. Am. J. Public Health, 1982, 72, págs. 141-151.
5 S. J. Levitan y D. S. Kornfeld: Clinical and cost benefits of liaison psychiatry. Am. J. Psychiatry, 138: 6, 1981.

