Intervención clínica en unidad de terapia intensiva (hospital de día a tiempo parcial) en trastorno autista: a propósito de un caso
PDF: intervencion-clinica-unidad-terapia-intensiva.pdf | Revista: 50 | Año: 2010
Ana María Jiménez Pascual, Psiquiatra. Jefe servicio de psiquiatría y SM. Área Mancha Centro.
Pilar Fuertes Benéitez, Psicóloga, psicomotricista, USMIJ.
Isidora Casas Ochoa, Enfermera, USMIJ.
Mª Luisa Bustamante Castillejos, Auxiliar Clínica (monitor) hospital de día.
Jesús Ruiz Aranda, Auxiliar Clínica (monitor) hospital de día.
Belén Cabezas Mateos, Trabajadora social USMIJ.
Ponencia presentada en el Congreso Internacional de Autismo celebrado en Toledo los días 3, 4 y 5 de Febrero de 2010.
RESUMEN
El trabajo clínico del Hospital de Día/terapia intensiva, está basado en la Terapia institucional donde por una parte el equipo terapéutico ha de poder vincularse al niño para contener sus angustias, favoreciendo los procesos de pensamiento; por otra ha de favorecer la relación entre los niños, siendo esto uno de los factores favorecedores del cambio psíquico.
En la primera fase del tratamiento es necesario posibilitar una relación estable, empática, estimulante y no intrusiva con un monitor/a. A través de este encuentro se va creando el entramado de la intersubjetividad presimbólica. En un segundo momento es importante ir trabajando en la adquisición de la propia identidad, ayudar al niño a consolidad la imagen de si mismo diferente de los otros, y a poder reconocer sus emociones y las de los demás. Por último, es importante estar atentos a los sentimientos y conflictos con los otros, comunes a los demás niños, pero procesados en algunos casos de manera diferente, para que puedan ser afrontados y resueltos con mayor facilidad.
Así mismo se trabaja semanalmente con los padres y se mantiene una coordinación con la escuela.
Se explica este funcionamiento a través de la exposición de la evolución, durante 4 años y medio, de un niño en tratamiento en este dispositivo. En las diferentes fases reseñadas se aprecian los cambios relacionales, emocionales y cognitivos del niño.
Palabras Clave: Hospital de día. Terapia institucional. Terapia intensiva. Autismo. Trastorno del espectro autista.
ABSTRACT
The clinical work of the Day’s Hospital intensive therapy is based on the institutional Therapy where on one hand the therapeutic team needs to become attached to the child to contain his distresses, favouring the thinking processes; on the other hand, it has to favour the relation among the children, being this one of the favouring factors of the psychic change.
In the first phase of the treatment it is necessary to make possible a stable, empathic, stimulant and not intruding relation with a trainer. Thanks to this meeting the studding of the presymbolic intersubjectivity is created. In a second stage, it is important to work on the acquisition of the the child’s own identity, to help the child to consolidate his/her image as different from others, and to being able to recognize his/her emotions and those of others. Finally, it is important to be attentive to the feelings and conflicts with others, common among all children, but accused in some cases of a different way, in order for them to be able to confront and solved them in an easier way.
Also, we work weekly with the parents and we keep a coordination with the school. This result is explained thanks to the exhibition of the evolution, for 4 and a half years, of a child in treatment in this device. In the different outlined phases they appreciate the relational, emotional and cognitive changes of the child.
Key Words: Day hospital. Institutional therapy. Intensive therapy. Autism. Disorder of the autistic spectrum.
INTRODUCCIÓN
Consideramos que los Trastornos del Espectro Autista, además de las dificultades en las interacciones sociales y de comunicación, con alteraciones neurocognitivas características (1), presentan trastornos afectivos y de los procesos de pensamiento: oscilaciones rápidas del humor, crisis de angustia intensas y masivas, fobias muy graves y por lo general extravagantes, raras; risas discordantes y crisis de cólera; rituales, y alucinaciones, evidenciando claros componentes psicopatológicos y no sólo déficits cognitivos (2).
En estas patologías, partimos de que el niño ha vivido experiencias que no ha podido integrar, creando una serie de mecanismos de defensa, de funcionamiento muy rígido que tienden a repetir en la relación con el otro, creando círculos viciosos difíciles de romper (3).
Efectivamente, las últimas investigaciones parecen apuntar que a nivel neurológico puede existir un trastorno de la conectividad de la corteza frontal, temporal y del cerebelo, siendo estas partes esenciales para el desarrollo de las funciones sociales, emocionales y cognitivas (Filipo Muratori)(4), apareciendo anomalías especialmente del lóbulo frontal en el caso del autismo.
Pero de cara al tratamiento clínico, es fundamental partir del hecho de que estos circuitos de conexión frontal, temporal y cerebelosos, se desarrollan después del nacimiento, y no entran en pleno funcionamiento hasta el segundo año de vida. En los niños autistas la tendencia innata de iniciar una acción estaría alterada, pero las investigaciones demuestran que estos niños sí pueden estar implicados en relaciones con contenido emocional y social, pero sólo a partir de la intencionalidad del Otro (4).
La detección precoz de ciertas conductas de riesgo para desarrollar TGD y Disarmonías evolutivas se vuelve fundamental para poder iniciar lo antes posible, un tratamiento adecuado que puede modificar los pronósticos de estos niños, ya que la experiencia apunta que la fijeza de la sintomatología será lo que determinará el diagnóstico futuro y con él, el pronóstico. Efectivamente, hoy en día sabemos de la gran plasticidad del SNC y como la experiencia modifica permanentemente las conexiones entre las neuronas y los cambios son tanto de orden estructural como funcional. (5)
FUNDAMENTOS TEÓRICOS DEL HOSPITAL DE DÍA A TIEMPO PARCIAL
El Hospital de día para niños es un dispositivo asistencial para el tratamiento institucional intensivo, en un medio terapéutico especifico, de los trastornos mentales severos que aparezcan en estos periodos de la vida y que tienen en común el provocar una pérdida en sus posibilidades evolutivas y de vida autónoma, así como serias dificultades en la vida relacional social y familiar, estando asímismo seriamente alteradas sus capacidades académicas o profesionales (6).
La mayoría de estos niños están escolarizados en sus colegios correspondientes.
Este funcionamiento hace necesario el apoyo en la comunidad, estableciendo un trabajo coordinado, especialmente con el nivel educativo y de Bienestar Social.
Para ello es importante diferenciar y especificar los lugares de atención, evitando confusiones entre el nivel educativo y clínico, que deben estar coordinados y no funcionando en redes paralelas.
En el caso de los Trastornos del Espectro Autista, centramos el tratamiento en el funcionamiento mental y en los síntomas clínicos observables, así como en los procesos neurocognitivos conocidos, partiendo de la hipótesis general de que en la etiología influyen factores biológicos en interacción con los del ambiente.
El trabajo clínico del Hospital de Día/terapia intensiva, está basado en la Terapia institucional que consiste en la utilización de la institución como instrumento psicoterapéutico, destacando:
- La escucha y comprensión de la dinámica emocional de cada niño.
- La comprensión de la dinámica grupal y del funcionamiento del equipo terapéutico, marcada y en muchos casos determinada por las psicopatologías de los niños.
- Las reuniones de síntesis semanal por parte del equipo terapéutico, son la base fundamental.
Por una parte el equipo terapéutico ha de poder vincularse al niño para contener sus angustias, favoreciendo los procesos de pensamiento.
Por otra la vida relacional ha de posibilitar la expresión de ansiedades, afectos, conflictos intrapersonales y relacionales…, a través de un encuadre firme y estable y un ámbito contenedor, que garantice una continuidad de cuidados, para el logro de un cambio que vaya más allá de la simple desaparición o disminución de síntomas concretos.
Así mismo la terapia institucional ha de favorecer la relación entre los niños, siendo esto uno de los factores favorecedores del cambio psíquico.
La acción terapéutica se centra “en la posibilidad de establecer con el niño una relación que ofrezca garantías suficientes de estimulación y continuidad” (7). Nos basamos en el desarrollo del bebé y de las interacciones tempranas, siendo fundamental el concepto de contención descrito por Bion (8) y de empatía de la figura materna, descrito también por Winnicot (9).
La base fundamental es establecer de forma no intrusiva (7) una relación privilegiada con el niño, respetando sus defensas, pero haciendo una aproximación paulatina para que éstas puedan ir modificándose. Por ello desde el primer momento se intenta fomentar la relación privilegiada con uno de los monitores, siendo la figura clave en el tratamiento. En los niños más graves se trabaja en una relación de tres niños por monitor.
A la vez, se trabaja con los padres, a través de una reunión de grupo semanal, donde se pretende ayudar en la comprensión del comportamiento de sus hijos, de su funcionamiento psíquico y de contener y elaborar sus ansiedades y dudas.
ORGANIZACIÓN DE LA UNIDAD DE TERAPIA I
El Hospital de Día está dividido en tres Unidades de Terapia, dependiendo de la edad. La UTI, con niños de edad entre los 2 y los 6 años, funciona tres días a la semana, estando todos los niños en edad escolar, escolarizados en sus centros correspondientes, compaginando los horarios con la asistencia a la Unidad de Terapia Intensiva (UT) (10).
Los niños son siempre derivados por la Unidad de Salud Mental Infanto Juvenil (USMIJ), quien realiza la evaluación diagnóstica.
Antes de su admisión en el HD se le comunica al equipo psicopedagógico correspondiente en caso de estar escolarizado, siendo importante que en la medida de lo posible siempre haya una valoración psicopedagógica por su parte.
En esta coordinación inicial se establece:
- El tiempo y el horario que el niño va a tener con nosotros, para que en el centro escolar puedan programar los apoyos.
- Las reuniones de coordinación con el personal docente y periodicidad de las mismas.
- Los intercambios de información necesarios para la mejor comprensión del caso.
El Personal de la UTI, pertenece a la USMIJ y consta de:
- Una psiquiatra/psicoterapeuta (a tiempo parcial).
- Una psicóloga/psicomotricista (a tiempo parcial).
- Tres Monitores.
- Un maestro perteneciente al aula hospitalaria (a tiempo parcial).
- Una logopeda (concertada).
- La trabajadora Social de la USMIJ.
Actividades
La estancia en la UTI se divide en tiempos y espacios determinados. En esquema estas actividades son:
- Tiempo de llegada y reencuentro.
- Psicomotricidad relacional.
- Juego simbólico.
- Taller.
- Aula-espacio cognitivo.
- Logopedia.
- Almuerzo.
- Actividades de patio.
- Talleres cortos (actividad con Mediadores): Musicoterapia.
PRESENTACIÓN CASO
Para mejor comprender la dinámica del funcionamiento del grupo de terapia intensiva, voy a presentar la evolución de un niño que está en tratamiento en este dispositivo:
Javier es derivado por el pediatra con 2 años y 5 meses, por presentar un retraso en el lenguaje. Toda la valoración orgánica realizada es normal.
Antecedentes Familiares
Tiene una hermana 7 años mayor y un hermano 4 años mayor, ambos sanos.
Convive la familia nuclear, no apreciándose conflictos.
El abuelo paterno falleció (autolisis) con 5, teniendo el padre de Javier 20 años.
El abuelo materno, en el momento de las primeras consultas, presentaba desde hacía 4 años atrofia cerebelosa, lo que le impedía hablar y moverse.
Antecedentes personales
Embarazo deseado y parto eutócico, a término.
Lactancia materna durante 5 meses. Buena adaptación al biberón, al igual que a los alimentos sólidos.
Los primeros meses tuvo cólicos del lactante. En el primer año de vida lo describen como un bebé muy tranquilo, dormía y comía bien, aunque presentó problemas para la aceptación de alimentos y a los cambios de texturas y sabores.
Gateo a los 10 meses. Comienzo de la marcha a los 13 meses.
Según la madre, comenzó a decir las primeras palabras, “papá”, y “mamá” muy pronto, presentando con posterioridad un retraso en esta área.
No controlaba esfínteres en el momento de venir a consulta por primera vez. En ese período come de forma autónoma, y no le gusta que le ayuden.
Con dos años acude a CAI de su pueblo presentando problemas importantes en la relación con los iguales y con los adultos de referencia. En un principio se relacionaba con éstos pegándoles. Le costaba mucho trabajo acatar las normas. Poco a poco fue aceptando las rutinas básicas.
Los padres se mostraban muy preocupados tanto por el retraso en el lenguaje, como por su conducta que no la consideraban igual que la de sus hermanos: refieren en ese período que estaba siempre en su mundo y no hacía caso, era muy independiente. No atendía ni comprendía órdenes sencillas.
En el momento de venir a las primeras consultas le describen como un niño intranquilo, con mucho genio y con muy poca capacidad de frustración.
Valoración psíquica inicial
En las entrevistas de valoración realizadas, acude Javier con ambos padres. Se muestra serio y mira al terapeuta; aunque sí se interesa por los juguetes, no organiza ningún juego simbólico y durante las entrevistas no demanda nada de los adultos, aunque se aprecia una pequeña reciprocidad entre el padre y el niño. No emite sonidos y en muchos momentos está como ausente de la situación de consulta.
Se aprecia una alteración en la interacción social, al igual que en las habilidades de comunicación verbal y no verbal.
Aunque desde la entrada en la guardería los padres y la educadora aprecian progresos importantes en la evolución, lo que también podemos observar en nuestro grupo de tratamiento, en la primera valoración de la observación de grupo podemos apreciar en el área de la conducta un grave déficit de atención y moderada hiperactividad así como cierto oposicionismo y utilización de objetos de forma autista. En el área del lenguaje se apreciaba una ausencia grave del deseo comunicativo y retraso en el lenguaje expresivo, en el área social presentaba dificultades graves de relación con los demás.
Pruebas de evaluación realizadas
En el Inventario de desarrollo Battelle realizado el 28-01-2005, cuando Javier cuenta con 28 meses, se obtiene una puntuación global de 18 meses, que le sitúan en un nivel significativamente inferior al esperado por los niños de su edad.
- En el área de la comunicación obtenía una puntuación de 9, apreciándose la grave perturbación en ese aspecto;
- También tenía una puntuación baja (equivalente a 15 meses) en el área personal social que mide la interacción con el adulto y los compañeros, la expresión de sentimientos y el rol social entre otros.
- En el área adaptativa obtenía una puntuación equivalente a 21 meses.
- Es en el área motora donde obtiene sus mejores resultados siendo equivalente a 25 meses.
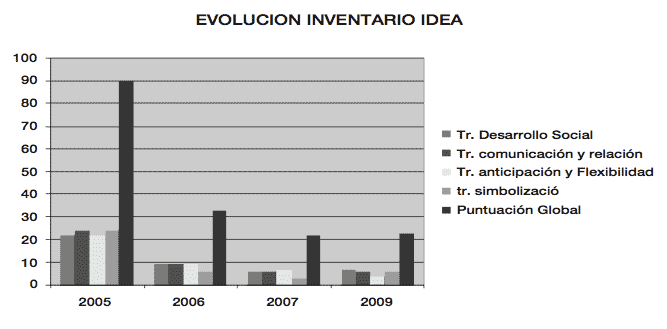
La puntuación del IDEA(1) (11) en marzo de 2005 era de 90 (siendo 98 la puntuación más alta que corresponde a la de máxima gravedad). La puntuación por áreas era la siguiente:
- Trastorno del desarrollo social: 22 puntos (máxima puntuación 24).
- Trastorno de comunicación y lenguaje: 24 puntos (máxima puntuación).
- Trastorno de Anticipación y Flexibilidad: 22 puntos (máxima puntuación 24).
- Trastorno de simbolización. 24 puntos (máxima puntuación).
Orientación diagnóstica
Fue diagnosticado de “Otros Trastornos Generalizados del Desarrollo” (F84.8 CIE 10) evidenciándose componentes autistas. En el Centro Base y en APNA donde fue valorado, fue diagnosticado de Trastorno autista.
Tratamiento y evolución
A lo largo del tratamiento en la UTI podemos apreciar diferentes fases de la evolución, debiendo en todo momento el equipo terapéutico estar al tanto de los cambios experimentados en el niño, para que la comprensión de los mismos nos permita seguir avanzando.
A través del caso de Javier, podemos ver que existen tres fases fundamentales en el tratamiento y en la evolución, que son comunes a la trayectoria seguida por los demás niños tratados en el hospital de día. Estas fases no son rígidas y cada niño accede a ellas en un ritmo diferente, objetivándose así mismo características cualitativas diferentes, que tal vez nos puedan dar cuenta de las diferencias iniciales del cuadro de TEA, o de las diferencias de factores asociados, como el tipo de intervención escolar, situaciones familiares.
1.a fase del tratamiento
Se comienza tratamiento en la UTI en febrero de 2005, cuando Javier tiene 2 años y 6 meses.
Partimos que si bien Javier si parece tener un núcleo de identidad propio que le posibilitaba cierta interacción con el entorno, éste no era suficientemente estable y amplio como para que las interacciones fueran fuente de estímulo para seguir avanzando en su desarrollo.
Tras esta falla en la capacidad relacional y de comunicación con el otro, podemos hipotetizar dificultades de integración de sensaciones, afectos, representaciones, que provocan que persistan sensaciones no conectadas a procesos cognitivos y emocionales (no puede identificar, clasificar, nombrar, darles un sentido a sus sensaciones), pudiendo aparecer en situaciones de mayor tensión ansiedades muy primitivas ligadas a sensaciones corporales, como ansiedades de despedazamiento, caída al vacío, aniquilamiento (9) por lo que evita la relación con el entorno intentando que éste no cambie con actitudes de control, que en Javier tal vez se manifestaba por su oposicionismo.
En la actualidad se considera que los trastornos del espectro autista, por causas aún desconocidas (aunque posiblemente en la mayor parte de casos de origen multifactorial), son el efecto de un trastorno de la intersubjetividad primaria, siendo ésta en el desarrollo normal esencial para la estructuración del psiquismo del niño (4).
Por ello en la primera fase del tratamiento con Javier fue posibilitarle una relación estable, empática, estimulante y no intrusiva con su monitora. A través de este encuentro donde inicialmente la relación es fundamentalmente no verbal, sino en registros corporales, afectivos y cenestésicos, se procuran experiencias compartidas que va creando el entramado de la intersubjetividad presimbólica (12).
Todas las actividades del hospital de día, van encaminadas a favorecer y estimular estas vivencias, para crear un vínculo significativo. Inicialmente la monitora trabajó individualmente con el niño, calmando su ansiedad con un acercamiento corporal, lo que el niño sí toleró, mostrándole los diferentes espacios del hospital de día, permitiendo que él explorara o se replegara, proponiendo diferentes actividades. En este primer período la monitora estuvo muy atenta a los intereses de Javier, pero también a sus temores y ansiedades.
Así pudo comenzar un vínculo a través de experiencias compartidas agradables, como tomarle en brazos y cantar canciones de niños, mecerle, balancearle…, permitiendo poco a poco un contacto más corporal a través del masaje, actividad muy importante que aparte de relajarle, posibilita una comunicación no verbal, se propicia el contacto ocular a través del contacto físico, se ayuda a tener representación de las diferentes partes del cuerpo, pudiendo contribuir a tener experiencias de cuerpo cohesionado.
A la vez se observa que Javier presenta miedo o ansiedad intensa a quitarse el abrigo cuando llega y a ponerse el baby cuando tiene que ir al taller; a través del trabajo en equipo, se planteó la hipótesis de cómo se podía sentir desprotegido sin abrigo, que al ponerse el baby lo podía vivir como una invasión o un ataque. Esto ayudó a la monitora a tener una actitud empática, ayudando al niño a solucionarlo en poco tiempo por su actitud y al verbalizárselo.
Así mismo Javier se tapaba los oídos cuando oía o veía a personas más ajenas, si se abría o se cerraba una puerta, también lo hacía si escuchaba canciones que le gustaban, indicando no sólo una conducta evitativa, sino la dificultad para elaborar sus emociones y sensaciones, aunque fueran positivas. Con el paso de los días, estos mecanismos defensivos o de protección fueron disminuyendo progresivamente, aunque el taparse los oídos ha aparecido a lo largo del tratamiento en determinados períodos.
A la vez, actitudes en principio de refugio autista, como meterse en una salita para aislarse, fue trasformado en un juego relacional: La hipótesis para entender esto fue que era una defensa frente a la monitora y una forma de tolerar o defenderse de la ausencia de la madre; la monitora inicio un juego de ir a buscarlo como si se hubiese escondido, jugando al cucutras. Cuando llegaba hacia él y le decía “tras” empezó a responder corriendo hacia los brazos de la monitora sonriendo. Poco después intercambiaban los papeles en el juego y era la monitora quien se escondía, siendo Javier quien iba a por ella.
Poco a poco va estando más tranquilo, demandando la relación afectuosa con la monitora y participando cada vez más en las actividades propuestas. “En el espacio cognitivo puede permanecer cada vez más tiempo sentado jugando con las construcciones, haciendo torres, juegos de meter y sacar. Al principio es un juego dirigido, repetido con diálogos y se crea un vehículo de intercambio de miradas, expresiones faciales, vocalizaciones. Posteriormente tiene iniciativa para jugar sólo y se refuerza su actitud. La pasividad que mostraba cuando le quitaban algún juguete fue desapareciendo, defendiéndose y no permitiendo que le arrebaten lo que tiene, llegando a chillar. Obedece órdenes sencillas como hacer y tirar la torre, cambiar de espacio, ir a la pared…
Se ha creado este primer vínculo relacional, estimulante para el niño y la monitora, que va a permitir avanzar. Han aparecido afectos diferenciados, de cariño pero también de rabia, que pueden sentirse e integrarse sin ser peligrosos (persecutorios, provocando bien aislamiento, bien pasividad).
2.a fase de tratamiento
En un segundo momento es importante ir trabajando en la adquisición de la propia identidad, favoreciendo los mecanismos de introyección e identificación que van a ayudar al niño a consolidad la imagen de sí mismo diferente de los otros, y a poder reconocer sus emociones y las de los otros.
Así en el espacio de psicomotricidad, a través de Juegos psicomotores (13) se facilitan la interacción social y la simbolización: se propone el corro, carreras tomados de las manos, canciones acompañadas con gestos y palmadas que empiezan a imitar y tararear, saltos en la colchoneta a través de un pasillo hecho con los bloques, procurando que guarden y comprendan su turno. En el juego del escondite y en el cucu-tras, las cosas pueden ser invisibles pero no desaparecer.
Esto favorece experiencias placenteras sensorio-motoras, y afectivas unidas, ayudando a la integración corporal y relacional.
A la vez con los bloques de psicomotricidad se trabaja –construir-tirar-construir–, favoreciendo la elaboración de sensaciones de fragmentación corporal y reunificación: cada niño construye una torre de un color determinado, y una vez colocados se adjudica a cada uno, nombrándose y relacionándose con el bloque; después gozosamente corren a tirar cada cual su torre, para poder volver a reconstruirlo.
Esta actividad también favorece la identidad diferenciada de cada cual.
Inicialmente Javier era incapaz de esperar quieto para luego salir a tirar la torre, además había que llevarlo hacia ella. Poco a poco puede esperar todo el tiempo mientras se va asignando a cada niño su torre. A lo largo de este periodo ha empezado a nombrarse a sí mismo, pero aún en pocas ocasiones.
También poco a poco va teniendo pequeños juegos simbólicos, como dar de comer a los muñecos, dormirles…, siguiendo la iniciativa seguramente de la monitora.
No se relacionaba con las otras dos niñas aunque poco a poco se va acercando, tocándolas. Tan sólo participaba en juegos grupales si iba guiado por la monitora, pero en ocasiones después de negarse a participar y una vez organizado el juego, se acercaba espontáneamente.
A la vez aparecen deseos (muy relacionales con su monitora) y pide a su forma lo que le gusta como el balanceo en la colchoneta.
En el taller los niños manipulan y juegan con plastilina, garabatean con pinturas, usan pincel, desmenuzan techopan para soplar, hacer lluvia, cantan canciones relacionadas con la actividad, se juega con el agua (llenar y vaciar cubiletes). Estas actividades favorecen la motricidad fina y gruesa, atención y concentración, la coordinación…; las actividades de pintura, barro, favorecen también la sublimación de tendencias más agresivas y desorganizadas, estimulando la creatividad y la simbolización.
Javier en este período no se interesaba por ninguna de las actividades propuestas.
En el Aula (espacio cognitivo) cada niño ocupa su sillita y en este período, para seguir trabajando la identidad diferenciada de cada cual, se nombra a quien pertenece cada silla, ocupando la monitora siempre la misma. Para trabajar la diferenciación se les ofrece juegos de formato:
- Meter y sacar, (se manejan los conceptos dentro y fuera).
- Dar y tomar (se establece una diferenciación, el uno y el otro).
Se les muestra cuentos de mamás y papás, de animalitos, para conseguir el gesto de señalar el referente e imitar sus sonidos.
Javier con los cuentos muestra mucho interés, señala, repite palabras que le dice la monitora, imita sonidos de animales. Los reconoce cuando ve el dibujo.
Su lenguaje ha evolucionado un poquito, el saludo y despedida, palabras frase: agua, nombra animales e imita su sonido, dice su nombre.
Ha trascurrido cerca de un año. En el inicio del curso, con la entrada de un nuevo niño en el grupo manifestó celos; estaba triste, prefería estar en brazos que participar en actividades de la sala común, estando a la vez más aislado y apático. Aumentaron sus conductas estereotipadas (taparse oídos), teniendo también más dificultad para aceptar el baby nuevamente.
En unos meses, aunque tenía momentos puntuales donde le molestaba que su monitora estuviera atenta al niño nuevo, comenzó a disfrutar otra vez de las actividades, a participar (con aros, con balón, con casita en el montaje muy receptivo…), disminuyendo nuevamente su conducta de taparse los oídos ante cambios en el ambiente y en el taller vuelve a ponerse el baby sin dificultad.
Al final de este período estaba más alegre, más sociable con adultos y con los niños se acercaba a ellos e intenta comunicarse con su lenguaje.
Javier ya tiene 4 años y medio y en el grupo se manifiesta alegre y participa en casi todas las actividades.
Comienza a tener juego simbólico espontáneo, haciendo hablar a dos muñequitos, dándoles de comer… y también fabricando juguetes, utilizado distintos materiales (goma espuma, piezas de construcciones…).
Espontáneamente se comunica con el adulto; con los niños del grupo intenta relacionarse y se le nota motivado para estar con ellos, pero con torpeza, con pocas habilidades y no controla bien sus impulsos. Utiliza con ellos lenguaje verbal, y se defiende cuando le quitan algo.
Su deseo de comunicarse coincide con el inicio del trabajo de la logopeda dentro de la Unidad. Se adapta muy bien a ésta y puede imitar gestos con las manos de las canciones del ordenador. Va pudiendo decir algo de sus experiencias, respondiendo con una palabra a preguntas muy concretas; aunque en ocasiones le cuesta pedir lo que quiere y hay que insistirle.
No utilizamos los pictogramas en nuestro trabajo, pues intentamos estimular las representaciones internas del niño, aunque comprendemos que este método puede ser eficaz en algunos ámbitos como la escuela.
En poco tiempo puede nombrarse, hablar en primera persona, contar experiencias muy cortas con algún otro niño (por ejemplo “me he chocado con Lourdes”, dice riendo), pero aún el discurso es muy corto y muchas veces poco interactivo.
Comprende los estados de ánimo del adulto con respecto a él, lo que indica cierta capacidad de empatía.
Ante la presentación de tareas nuevas muestra más interés y mejor disposición pero necesita ser guiado por el adulto (llevarle la mano) si interviene la psicomotricidad fina, que nos podría indicar su necesidad de estar en algunos aspectos, funcionando a nivel simbiótico con su monitora.
Han desaparecido las ansiedades anteriores, pero a veces tiene llanto o enfado ante situaciones sin causa aparente (como limpiarle la boca, darle galleta rota, el nudo de los cordones…), lo que nos puede indicar que ciertas vivencias actuales remiten a huellas nenmicas, a representaciones del orden sensorial y afectivo, que aún no han podido simbolizarse, darles un sentido. (14 catalana).
Así mismo, en una ocasión que la mamá se tuvo que ausentar (nacimiento de una sobrina), Javier tuvo un episodio de encopresis, manchando las paredes con sus heces (¿manifestación de rabia?, ¿manejo de la tristeza y la separación a través de su propio cuerpo?, en todo caso manifestación emocional directa, sin elaboración psíquica).
Pruebas de evaluación en esta fase
En el IDEA (realizado el 27-07-2007) obtiene una puntuación de 22, aumentando pues la mejoría. (La puntuación del IDEA con fecha del 21-08-2006, obtuvo una puntuación de 33 (ver comparación en gráfico I) Por áreas tenemos:
- Trastorno del desarrollo social: 6 puntos (anterior 9).
- Trastorno de comunicación y lenguaje: 6puntos (anterior 9).
- Trastorno de Anticipación y Flexibilidad: 7puntos (anterior 9).
- Trastorno de simbolización: 3 puntos (anterior 6).
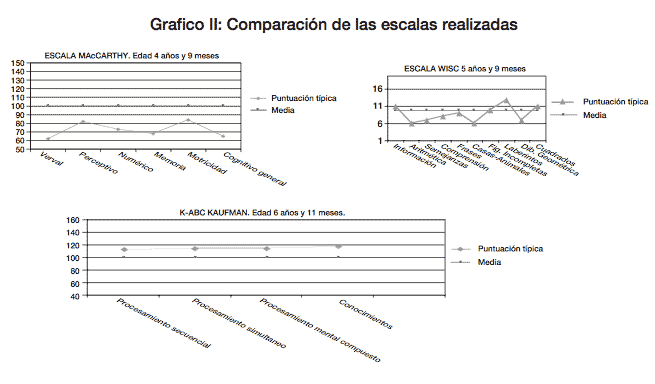
Escala MC CARTHY de Aptitudes y Psicomotricidad (MSCA). (Realizada: 7/5/07 y12/5/07): Es la primera vez que se le puede realizar una valoración psicométrica de estas características; en algunas pruebas no contesta, por lo que los resultados hay que tomarlos con cautela. Obtiene una puntuación típica Cognitiva General de 65 (puntuación media: 100 y desviación típica 16) que le sitúa en un nivel límite.
En WISCrealizado el obtiene las siguientes puntuaciones:
CI Total: 88, CI Verbal: 83 y CI Manipulativo: 96.
Test Proyectivos
También se intentaban realizar por primera vez, pero en esta ocasión su participación fue casi nula; no quiso pintar, ni contar ninguna historia, pero sí contesto algo en el CAT; en las escasas respuestas que da, éstas se amoldan a la consigna, describiendo bien tanto a los personajes como las acciones.
3.a fase del tratamiento
Javier tiene ya 6 años y dada la buena evolución, sólo viene un día por semana. También ha cambiado de monitora, pasando al grupo del monitor que lleva niños más mayores y patologías en procesos más evolucionadas.
Se siente muy a gusto de estar en el grupo de los mayores, (él refiere que es mayor) y se adapta bien al monitor y a los nuevos compañeros. Le gusta dominar en el juego a los más pequeños que llevan las monitoras, con los que coincide en el mismo horario (a veces los pasa a la sala azul y él es quien los dirige), pero también se muestra regresivo en ocasiones acurrucándose en el monitor.
Desde que empezó a interesarse por temas escolares, ha manifestado clara rivalidad con algún compañero, mostrando enfado o negándose a trabajar si el otro le aventajaba.
Han disminuido por completo determinadas estereotipias (taparse oídos); respecto a sus miedos ha tenido altibajos, como ir solo al WC y después sentir “terror” por la cadena, hacerse pis en la ropa; ya a finales de curso utiliza el orinal de forma independiente, puede ir solo aunque persiste el miedo a la cadena del WC.
Aún hay algunas situaciones que las vive de forma un poco desproporcionada (que le ocupen su sitio, miedo a hacer alguna actividad con pinturas, llama a mamá) se enfada, llora se echa al suelo. Pronto se puede reconducir. Últimamente en celebraciones de fiestas (cumpleaños…) no se angustia, ni tampoco con las canciones (situaciones que antes le producían mucha ansiedad, con llanto difícil de calmar).
Persisten ciertas alteraciones cualitativas en la comunicación, especialmente fracaso relativo para iniciar o mantener conversación en la que es necesario el intercambio de respuesta con el interlocutor (sobre todo con personas adultas poco habituales para él, o en situaciones de rabia o miedo con ansiedad).
En ocasiones persistían alteraciones de las interacciones (voz amorfa, hablando como el adulto), lo que interpretamos como la dificultad de no poder ser el mismo en esos momentos, debido a ansiedades por posibles dificultades para comprender, asimilar la realidad.
Entendemos que además de las posibles causas orgánicas que pueden estar influyendo, Javier presenta esta sintomatología de forma más acusada en situaciones de ansiedad para él, como cambios bruscos del grupo y especialmente situaciones que le provocan rabia, quedando bien muy bloqueado o en algunas ocasiones teniendo crisis de agitación, con gran ansiedad, difícil de calmar.
Javier tiene 7 años. Se siente mejor en las actividades estructuradas; disfruta y participa en juegos organizados por el monitor, sobre todo cuando éste participa, aceptando bien a los compañeros en estos juegos, sin embargo, en juegos más simbólicos, se aísla, y juega solo comenzando a tener fantasías que solo a veces sí nos puede trasmitir, aunque no siempre podemos entender. Así, solía hacer trocitos con el barro, diciendo que son piedras u hormigas… Con los juguetes se interesa por animales, simboliza que son amigos y hay uno que es el más poderoso y ayuda a los otros.
Sus intereses se han ido ampliando, utilizando los clips u otros muñecos de la casa de madera donde a veces organiza una familia, en otras ocasiones el juego es algo menos claro, de extraterrestres o que buscan un tesoro… y juegos de contacto físico con el monitor que le persiga y él se defiende atacándole.
Pruebas de evaluación en esta fase
En IDEA (20-08-2009) obtiene una puntuación de 23 (anterior 22). Por áreas:
- Trastorno del desarrollo social: 7 puntos (anterior 6).
- Trastorno de comunicación y lenguaje: 6 puntos (anterior 6).
- Trastorno de Anticipación y Flexibilidad: 4 puntos (anterior 4).
- Trastorno de simbolización: 6 puntos (anterior 6).
En el K-ABC DE KAUFMAN (07-09-2009) obtiene una puntuación media de 115. Las puntuaciones obtenidas son:
- Procesamiento mental: 115.
- Procesamiento secuencial: 113.
- Procesamiento simultáneo: 115. En este punto hay que marcar que obtiene en “Matrices analógicas” una puntuación de 125.
Conocimientos: 118. En “Adivinanzas“ obtiene una puntuación de 88 (es la puntuación más baja que obtiene en toda la prueba, aunque indica rango normal); sin embargo en “Lectura y Decodificación” y “Lectura y Comprensión” obtiene respectivamente 140 y 130. En el cuadro II podemos observar la diferencia con el realizado el año anterior.
Aquí ya podemos ver claramente una organización psíquica, donde se puede elaborar los conflictos a través de la simbolización con el juego: aspectos persecutorios, deseos de dominio, de poder…; pero seguramente estos mismos aspectos que sí puede simbolizar en el juego, es lo que le puede impedir en algunas ocasiones compartir el juego con los demás.
¿Podemos decir que Javier tiene ya un funcionamiento psíquico similar a los niños de su edad?
Ahora Javier puede hablar, jugar, pintar, aceptar participar en pruebas que le pedimos, por lo que la valoración de su funcionamiento es posible y más objetiva. Sabe leer, escribir y es un gran lector, ávido en recibir información sobre gran variedad de temas. Y así podemos ver como Javier tiene aspectos bastante normalizados, junto a otros que nos indican que persisten núcleos sin mediatizar, sin elaborar, que aparecen con mayor claridad cuando Javier pasa por períodos o acontecimientos más angustiantes para él.
Por su funcionamiento, donde aún persisten dificultades en algunas ocasiones para relacionarse con los otros con normalidad, pensamos que existen posibles núcleos paranoides en relación a proyecciones de su sentimientos negativos, temores de que él otro va a saber de sus insuficiencias y le puede ridiculizar, y temor en su insuficiencia narcisista, que él otro le influya, le cause ansiedad.
Es pues necesario continuar tratamiento, ya por la edad en la UTII, donde es importante ayudar a reconocer y nombrar los sentimientos más negativos que aun le asustan tanto (como rabia, rivalidad, miedo a la intrusión a la dependencia…), ayudándole a expresarlos y a resolverlos de forma más normalizada.
DISCUSIÓN
Desde hace años se viene desarrollando en Francia el modelo de Hospital de Día a tiempo parcial (15), pero más centrado en patología de Disarmonías evolutivas graves. Basándonos en este modelo, pusimos en marcha en el área de Alcázar de San Juan este dispositivo en el año 1992, por parecernos más acordes a nuestra realidad sanitaria. En la actualidad en diferentes sitios, como en Ginebra (16), al parecer algunos de los HD clásicos, adquieren esta modalidad, aunque manteniendo para algunos casos la estructura a tiempo completo.
Todos estos modelos, al igual que el nuestro, parten de una orientación psicodinámica.
Existen algunos estudios de la eficacia de este modelo a tiempo completo (17), aunque son de hace varios años, y no se refieren a España. Esta escasez de estudios sobre la eficacia del HD para patología mental grave en la infancia, pensamos que se debe en principio al poco desarrollo de este tipo de dispositivos en las diferentes comunidades autónomas, aunque en los últimos años si vamos asistiendo a la creación de HD pero fundamentalmente para adolescentes. Por otra parte, al querer objetivar cambios no solo cuantitativos, sino cualitativos, nos encontramos con dificultades importantes de metodología, que entorpecen estas iniciativas de investigación.
Sin embargo, todos los que trabajamos en estos dispositivos y en concreto los de niños más pequeños, constatamos la eficacia de los mismo tanto en niños con TEA, como en otras patologías mentales graves. Es por ello que insistimos en la necesidad de buscar estas vías de investigación, que den cuenta de nuestro trabajo, a la vez que nos permitan comparar las técnicas utilizadas en otros dispositivos desde una visión diferente (Atención Temprana y Educación fundamentalmente), para poder aunar y coordinar nuestros respectivos trabajos.
Por otra parte, en un estudio publicado por la Carlos III (18), dentro de las contraindicaciones para el abordaje de los TEA están las técnicas psicoanalíticas. pensamos que no hay suficientes publicaciones de esta forma de trabajo como para aseverar este punto, sin contar que en la actualidad la medicina basada en la evidencia recibe muchas críticas (19), como para plantearlo como la máxima objetividad. Además posiblemente se desconocen las técnicas de origen psicodinámico, refiriéndose exclusivamente o bien al psicoanálisis clásico, o bien a ciertas teorías de origen psicodinámico, que en la actualidad no se están utilizando como tales.
A través de este caso hemos querido poner de relieve la forma de trabajo con los TEA, desde una dimensión relacional, en el trabajo del vínculo, partiendo que el desarrollo emocional y cognitivo van unidos.
Constatamos que la buena evolución está también ligada a:
- La intervención precoz.
- La intervención coordinada con el nivel escolar.
- El trabajo y la colaboración con los padres.
La constatación de las diferentes fases por donde pasa el niño en su tratamiento, con sus particularidades relacionales, emocionales y cognitivos, nos hace ver la importancia también de tener un tiempo prolongado, que permita ir trabajando las diferentes etapas.
Por último es importante volver a insistir en la necesidad de estar atentos en todo momento a la organización psíquica, a la problemática emocional, y no centrarse solamente en la sintomatología más llamativa.
Notas
(1) Todos los IDEA han sido evaluados por los monitores respectivos que a lo largo del tratamiento ha tenido el niño, bajo la supervisión de la psicóloga.
Bibliografía
(1) A. Rivière; J. Martos. (Comp.) El tratamiento del autismo. Nuevas prespectivas. Ed.: Ministerio de Trabajo y Asuntos sociales. 1998.
(2) Didier Houzler. Les signes précoces de l’autisme et leur significations psychopathologiques. En Autisme; état des lieux et horizons. Sous la direction de B. Golse et P. Delion. Ed. Éres. 2005.
(3) Winnicott D.W. – Las Psicosis y el Cuidado de Niños. En: Escritos de Pediatría y Psicoanálisis. Ed. Laia. 1979.
(4) Filippo Muratori. El autismo como efecto de un trastorno de la intersubjetividad primaria. Revista de Psicopatología y Salud Mental del niño y adolescente. No 12. Noviembre 2008.
(5) F: Ansermet; P. Magistretti. A cada cual su cerebro. Plasticidad neuronal e inconsciente. Ed.: Katz. 2006.
(6) Jiménez Pascual, A. (coordinadora del grupo trabajo). Hospital de día psiquiátrico para niños y adolescentes. Revista Asociación española de Neuropsiquiatría, 2001,vol XXI, no 77, pp. 115- 124.
(7) Burnand S.; Manzano J.; Palacio-Espasa F. La acción terapéutica de los Centros de Día. En las Terapias en Psiquiatría Infantil y en Psicopedagogía. Ed. Paidós. 1993.
(8) Bion W.R. – “Elementos en Psicoanálisis”. Ed. Paidós. 1966.
(9) Winnicott D.W. – Desarrollo emocional primitivo. En: Escritos de Pediatría y Psicoanálisis. Ed. Laia. 1979.
(10) Jiménez Pascual, Ana Ma. Estructuras clínicas intermedias en la psicosis infantil. Revista de la Asociación Española de Neuropsiquiatría, 1999, vol XIX, no 69, pp. 151- 159.
(11) Angel Rivière. IDEA: Inventario Espectro Autista).
(12) A. Brun. Mediaciones terapéuticas y psicosis infantil. Ed.:
Herber. 2009.
(13) Aucouturier, Darrault y Empinet (1985). La práctica psico-
motriz: Reeducación y terapia. Barcelona: Científico-Médica.
(14) Julia Corominas. Psicopatología arcaica y desarrollo: ensayo psicoanalítico. Ed. Paidos. 1998.
(15) Misès R. – Hoshmann. L’orientation des institutions de soins psychiatriques pour les enfants et les adolescents en France. Neuropsichiatrie de l’ énfance et de l’adolescence. 40 année / no 5-6, Mayo – Junio, 1992.
(16) Ferruccio Bianchi. Dispositivos de tratamiento (de cuidados) y contra-transferencia. Ponencia sin publicar del I Congreso Internacional de Autismo (celebrado en Toledo el 3,4 5 de Febrero de 2010).
(17) Manzano J.; Palacio-Espasa F. Estudio sobre la Psicosis Infantil. Ed. Científico-Médica. 1987.
(18) Grupo de Estudio de los Trastornos del Espectro Autista del Instituto de Salud Carlos III. Ministerio de Sanidad y Consumo, España. Guía de buena practica para el tratamiento de los trastornos del espectro autista. Rev. Neurol. 2006; 43 (7): 425-438 437.
(19) German E Berrios. Sobre la medicina basada en la evidencia. Psicoevidencia (portal para la Gestión del Conocimiento del Programa de Salud Mental del Servicio Andaluz de Salud.). Febrero 2010.

